Accompagnement médical
Comprendre la fertilité
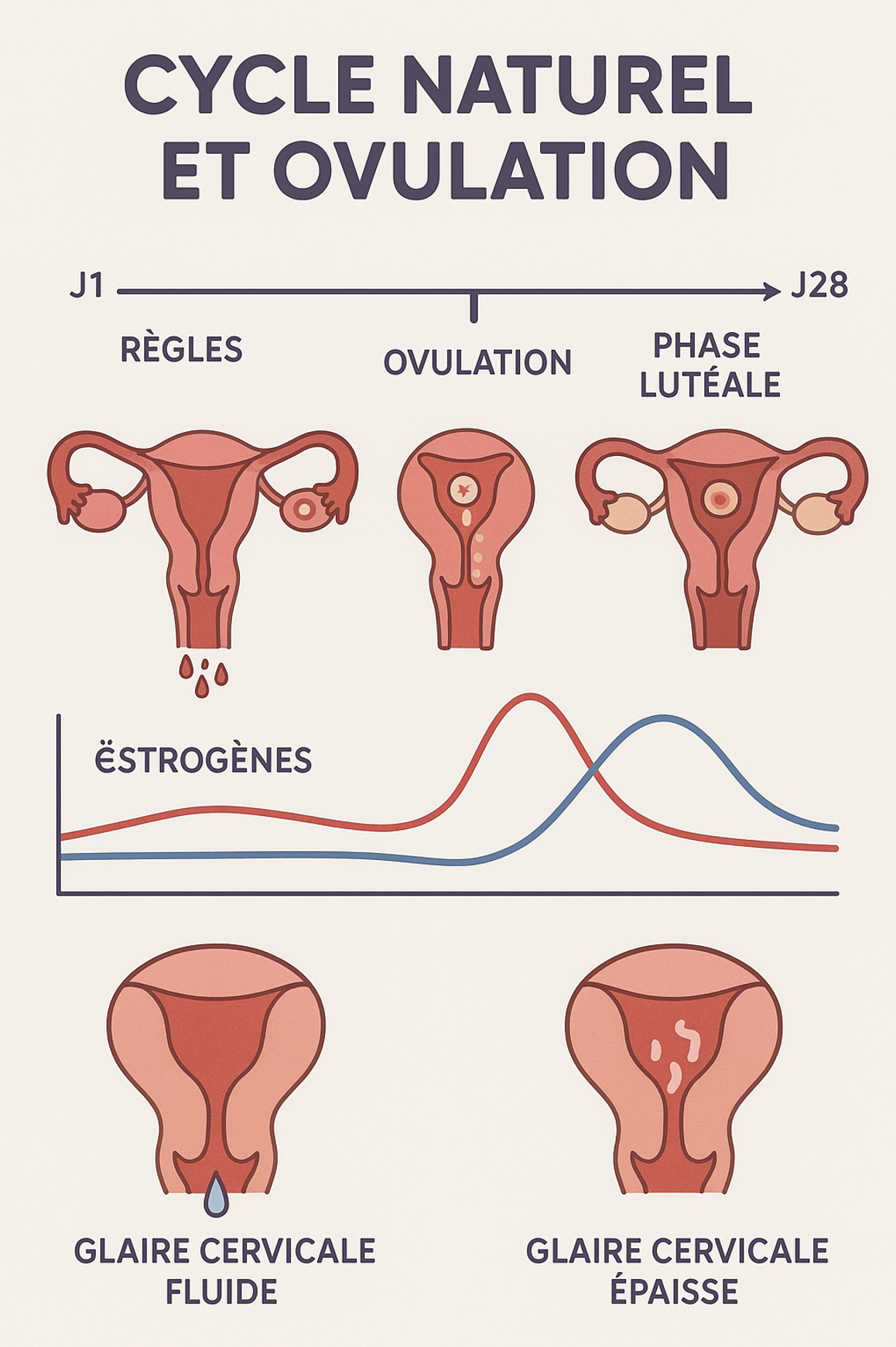
Résumé de la fertilité féminine
1. Les règles (J1 à J5 environ)
Le cycle débute avec les règles : l’endomètre (la muqueuse utérine) se desquame et saigne, car il n’y a pas eu de grossesse au cycle précédent.
2. Phase folliculaire (avant ovulation)
Sous l’effet des œstrogènes produits par les follicules ovariens en croissance, l’endomètre se reconstruit doucement en s’épaississant.
La glaire cervicale devient progressivement plus filante, claire et élastique (“blanc d’œuf”) pour favoriser la montée et le passage des spermatozoïdes.
3. L’ovulation (environ J14 pour un cycle de 28 jours)
Un pic de l’hormone LH provoque l’ovulation : un ovule est libéré par l’ovaire.
La glaire cervicale est à son maximum de qualité (abondante, filante, transparente) : c’est une période de fertilité optimale.
4. Phase lutéale (après ovulation)
Le follicule rompu devient le corps jaune, qui sécrète de la progestérone pour maintenir l’endomètre épais, prêt à accueillir un embryon.
Si l’ovule n’est pas fécondé : le corps jaune dégénère → chute des hormones (œstrogènes et progestérone) → l’endomètre se desquame : les règles recommencent.
Si fécondation et nidation : l’embryon sécrète de l’hCG qui soutient le corps jaune → maintien de la progestérone → pas de règles
La glaire cervicale change : elle est alors épaisse et collante pour former un effet « bouchon » afin de protéger l’utérus.
Résumé de la fertilité masculine
1. Production des spermatozoïdes (spermatogenèse)
La production se déroule dans les testicules, précisément dans les tubes séminifères. Elle est continue dès la puberté et dure environ 74 jours pour former un spermatozoïde mature.
2. Transport et maturation
Après leur formation, les spermatozoïdes passent par l’épididyme, où ils acquièrent leur mobilité et leur capacité à féconder l’ovocyte.
3. Éjaculation
Lors de l’éjaculation, les spermatozoïdes sont mélangés aux sécrétions des vésicules séminales, de la prostate et des glandes bulbo-urétrales, formant le sperme.
4. Qualité du sperme
Les critères clés de fertilité sont :
- Concentration (>15 millions/ml)
- Mobilité (progressive)
- Morphologie normale
Quels sont facteurs impactant négativement fertilité?
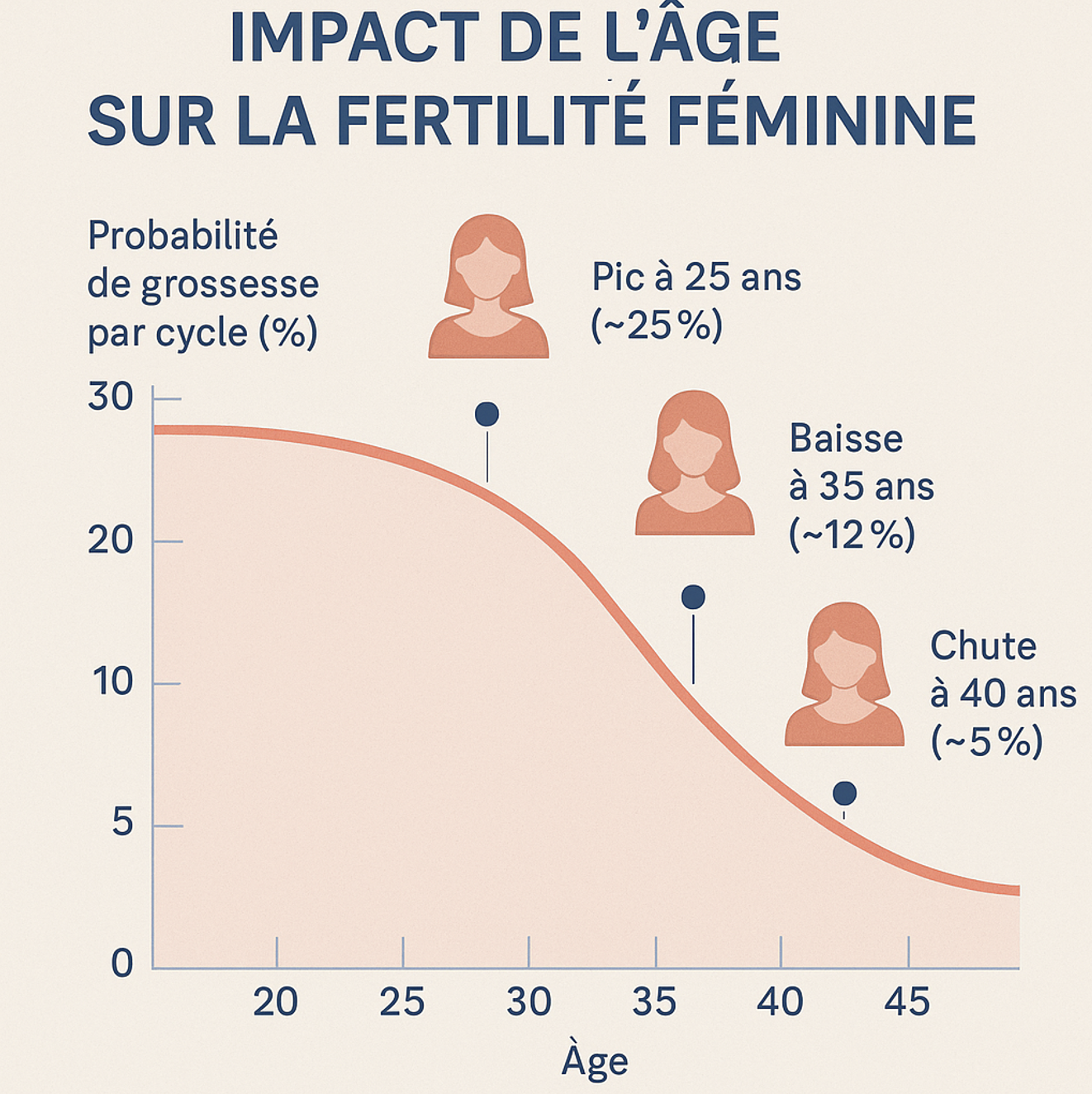
1. L’âge de la femme, un impact majeur
À la naissance, une femme possède environ 1 à 2 millions d’ovocytes. Ce stock diminue naturellement avec l’âge.
La fertilité est optimale entre 20 et 25 ans, avec environ 25 % de chance de grossesse par cycle en l’absence de contraception. Il existe une chute progressive de la fertilité avec une baisse plus marquée à partir de 35-37 ans.
En plus de la quantité, la qualité des ovocytes diminue avec l’âge. On parle d'aneuploidie, c'est le nombre de chromosomes dans les ovocytes qui n'est pas le bon. Cela donne le plus souvent une absence de grossesse ou des fausse couches, et plus rarement des trisomes ou monosomies.
2. Le poids : Quel est l’impact du poids sur la fertilité ?
Un excès de poids ou au contraire un poids très faible vont avoir un impact négatif sur les chances de grossesses naturelles mais également sur les chances de grossesse en AMP.
Le surpoids ou l’obésité peuvent augmenter les risques de fausses couches, les complications pendant la grossesse (diabète gestationnel, macrosomie , accouchement dystocique etc). Les réponses au traitement en AMP sont moins bonnes et nécessitent de plus grosses doses de traitement. Les gestes comme la ponction ovocytaire, peut être plus compliqués également.
De même les patientes présentant un IMC trop bas ont souvent des troubles du cycle ou un arrêt des règles rendant une grossesse naturelle difficile à obtenir. Il existe également plus de complications pendant la grossesse (retard de croissance, accouchement prématuré etc).
C’est pourquoi nous portons une attention particulière au poids et mettons tout notre possible pour vous aider à optimiser celui-ci.
3. Impact de l’environnement et des toxiques sur la fertilité
Les toxiques vont avoir un impact négatif sur la qualité des ovocytes et des spermatozoïdes comme le tabac , l’alcool, les drogues ou les perturbateurs endocriniens. Les perturbateurs endocriniens sont des substances chimiques qui interfèrent avec le système hormonal de l’organisme, perturbant la production , la régulation ou l’action des hormones.
